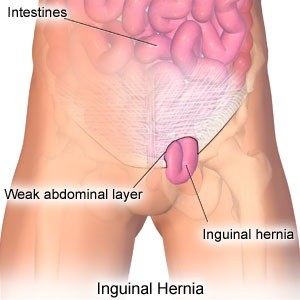
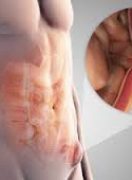
Αποτελεί την πιο συχνή μορφή κήλης και εμφανίζεται στην βουβωνική ανατομική χώρα, και στις δυο πλευρές και είναι πιο συχνή στους άντρες.
Η βουβωνοκήλη μπορεί να δημιουργηθεί σε όλες τις ηλικίες, εξαιτίας συγγενών (εκ γενετής) αλλά και επίκτητων παραγόντων όπως:
- Ανατομικές διαταραχές: π.χ. ασθενές – ευρύ έσω στόμιο βουβωνικού πόρου
- Δομικές διαταραχές: π.χ. διαταραχή σύνθεσης – αποδόμησης του κολλαγόνου του συνδετικού ιστού
- Καταστάσεις που προκαλούν αύξηση της ενδοκοιλιακής πίεσης (παχυσαρκία, χρόνιος βήχας, δυσκοιλιότητα, εγκυμοσύνη, άρση βαρέων αντικειμένων κλπ.)
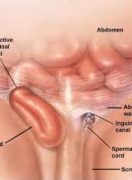
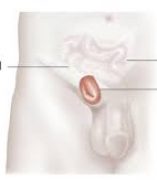
Στην βουβωνοκήλη προκαλείται στην αρχή αδυναμία και κατόπιν ρίξει των τοιχωμάτων της βουβωνικής χώρας πράγμα το οποίο οδηγεί στην είσοδο και προβολή σπλάχνου. Αυτό συντελείται εντος του βουβωνικού πόρου ,στην περιοχή πάνω από τον μηρό. Ο βουβωνικός πόρος είναι το φυσιολογικό ανατομικό άνοιγα του κοιλιακού τοιχώματος διάμεσου του οποίου στην εμβρυική ηλικία κατέρχεται ο όρχις , στους άνδρες, από την κοιλιά στο όσχεο, ενώ στις γυναίκες ο στρογγύλος σύνδεσμος της μήτρας.
Εντος του βουβωνικού πόρου στους άνδρες βρίσκεται ο βουβωνικός τόνος που περιέχει τα σπερματικά αγγεία, τον σπερματικό πόρο και τα αντίστοιχα νεύρα. Το φυσιολογικό αυτό άνοιγμα αποτελεί ευένδοτο σημείο του κοιλιακού τοιχώματος και από εκεί δύναται να προβάλουν ενδοκοιλιακα όργανα και να έχουμε το σχηματισμό της βουβωνοκήλης.
Η διάγνωση της είναι τις πιο πολλές φορές ευχερής και γίνεται με την κλινική εξέταση του ασθενούς καθώς και το προσεκτικό ιστορικό από τον χειρουργό και την αξιολόγηση των συμπτωμάτων που αναφέρει ο ασθενής. Αν η κήλη είναι μικρή ή αν η σωματοδομή του πάσχοντος δεν προσφέρει την σαφή διάγνωση ,ο χειρουργός μπορεί να πάρει παραπάνω πληροφορίες με το υπερηχογράφημα της περιοχής .
Συμπτώματα της βουβωνοκήλης
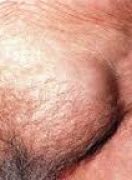
Τυπικό σύμπτωμα της βουβωνοκήλης είναι η τοπική διόγκωση στην βουβωνική χώρα συχνά συνδυαζόμενη με ήπιο ή και εντονότερο πόνο, ο οποίος επιδεινώνεται με την αύξηση της ενδοκοιλιακής πίεσης (βήχας, γέλιο, σωματική άσκηση κλπ.) ή και με τις κινήσεις του εντέρου.
Πολλές φορές εμφανίζεται με την μορφή καυσαλγίας στην περιοχή. Σε άλλες περιπτώσεις δεν είναι ορατή καμία διόγκωση και η βουβωνοκήλη γίνεται αισθητή μόνο μέσω του πόνου, ενώ αρκετές φορές δεν παρουσιάζει καθόλου ενοχλήσεις και η διάγνωσή της γίνεται τυχαία κατά την κλινική εξέταση από τον γιατρό.
Κίνδυνοι και επιπλοκές
Συχνά η βουβωνοκήλη είναι ‘μη ανατάξιμη’, δηλαδή δεν είναι δυνατή η επαναφορά του προβάλλοντα περιτοναϊκού σάκου και του περιεχομένου του από τον βουβωνικό πόρο πίσω στην κοιλιά, λόγω συμφύσεων, αυξημένης μυϊκής τάσης ή και οιδήματος.
Κυρίως σε αυτές τις περιπτώσεις εγκυμονεί ο σοβαρότατος κίνδυνος της περίσφιγξης της κήλης, μίας κατάστασης που μπορεί να οδηγήσει ραγδαία σε μόνιμη βλάβη ενδοκοιλιακών οργάνων και να απειλήσει ακόμα και την ζωή του ασθενούς. Η περίσφιγξη οδηγεί σε απόφραξη του σπλάχνου, και σε περίπτωση εντέρου, προκαλείται αποφρακτικός ειλεός.
Εάν για παράδειγμα περισφιχθούν εντερικές έλικες, μειώνεται ή και αναστέλλεται λόγω του οιδήματος η αιμάτωση του εντέρου, μία κατάσταση που οδηγεί σε σύντομο χρονικό διάστημα, χωρίς την απαραίτητη άμεση χειρουργική θεραπεία, σε φλεγμονή, περιτονίτιδα, απόφραξη του εντερικού σωλήνα ακόμα και νέκρωση του εντέρου.
Τα συμπτώματα μίας περισφιγμένης βουβωνοκήλης είναι συνήθως δραματικά: έντονος πόνος στην βουβωνική χώρα με προβολή στο όσχεο, την κοιλιά ή την πλάτη, πιθανή αναστολή αερίων, έμετοι, πυρετός, πτώση αρτηριακής πίεσης, σοκ κ.α.
Η κλινική πορεία της βουβωνοκήλης είναι η συνεχώς αυξανομένη σε μέγεθος και πόνο, με μόνη λύσει την χειρουργική επέμβαση και την αποκατάσταση της κήλης από τον χειρουργό.
Θεραπεία
Είναι γενική παραδεκτό ότι η θεραπεία της βουβωνοκήλης είναι χειρουργική και είναι η αποκατάσταση των τοιχωμάτων του βουβωνικού πόρου ,μετά την ανάταξη των σπλάχνων που προβάλουν, και η ενίσχυση τους με την χρήση πλέγματος . Για την αντιμετώπιση της βουβωνοκήλης εφαρμόζονται διάφορες χειρουργικές μέθοδοι, οι οποίες έχουν κοινό στόχο την πλήρη αποκατάσταση του ασθενούς με όσο το δυνατό λιγότερη επιβάρυνση και με την μικρότερη δυνατή πιθανότητα μετεγχειρητικών επιπλοκών ή μελλοντικής υποτροπής. Οι μέθοδοι αυτές μπορούν να ταξινομηθούν σε δύο κατηγορίες:
Κλασικές – ανοικτές επεμβάσεις μέσω μικρής τομής στην βουβωνική χώρα υπό τοπική, ραχιαία ή γενική αναισθησία:
- με ενίσχυση των κοιλιακών τοιχωμάτων μέσω διάφορων τεχνικών συρραφής, χρησιμοποιώντας τους ίδιους τους ιστούς του ασθενούς (αποκατάσταση υπό τάση χωρίς πλέγμα, π.χ. μέθοδος κατά Shouldice).
- με ενίσχυση των κοιλιακών τοιχωμάτων με ειδικό συνθετικό πλέγμα (αποκατάσταση χωρίς τάση με πλέγμα, π.χ. μέθοδος κατά Lichtenstein).
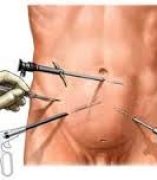
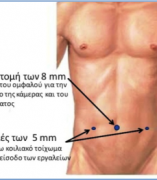
Ελάχιστα επεμβατικές – Λαπαροσκοπικές επεμβάσεις με χρήση ειδικών εργαλείων και κάμερας (οπτικής) μέσω μικρότερων τομών στο δέρμα συνήθως υπό γενική αναισθησία:
- Λαπαροσκοπική τεχνική TEP διαμέσου των μυϊκών στρωμάτων του κοιλιακού τοιχώματος, χωρίς πρόσβαση στην περιτοναϊκή κοιλότητα (ολική εξωπεριτοναϊκή αποκατάσταση)
- Λαπαροσκοπική τεχνική TAPP με πρόσβαση στην περιτοναϊκή κοιλότητα (διακοιλιακή περιτοναϊκή αποκατάσταση.)
Συμπερασματικά και οι δυο μέθοδοι (κλασική –λαπαροσκοπική ) αποκατάστασης αποτελούν ασφαλή και αποτελεσματική, για μια πολύ συνηθισμένη πάθηση που ταλαιπωρεί μεγάλο μέρος του πληθυσμού.
Ο χειρουργός είναι αυτός που τελικά θα επιλέξει την καταλληλότερη μέθοδο αποκατάστασης, εξετάζοντας τα πλεονεκτήματα της κάθε μίας για τον κάθε ασθενή ξεχωριστά ,και χωρίς να προβάλει τον δικό του επαγγελματικό εγωισμό.

Comments (0)